Syndrome douloureux du grand trochanter
Pathologie
Les principaux symptômes cliniques sont la douleur et une sensibilité reproductible dans la région du grand trochanter et/ou du fessier ou de la face latérale de la cuisse. Le diagnostic s’appuie sur les manifestations cliniques de la pathologie. Le recours à l’imagerie diagnostique doit être envisagé pour exclure d’autres étiologies des douleurs de hanche ou pour confirmer la suspicion de syndrome douloureux du grand trochanter en cas de doute.
Le grand trochanter est le site d’ancrage des tendons de cinq muscles : le moyen glutéal et le petit glutéal sur la surface latérale, le muscle piriforme, l’obturateur externe et l’obturateur interne sur la surface médiale. À l’instar de l’épaule, les composants de la coiffe des rotateurs de la hanche peuvent présenter des lésions et une dégénérescence successive, se traduisant par une tendinite, une tendinose et débouchant sur une déchirure. Ce phénomène apparaît plus fréquemment au niveau du moyen glutéal que du petit glutéal.
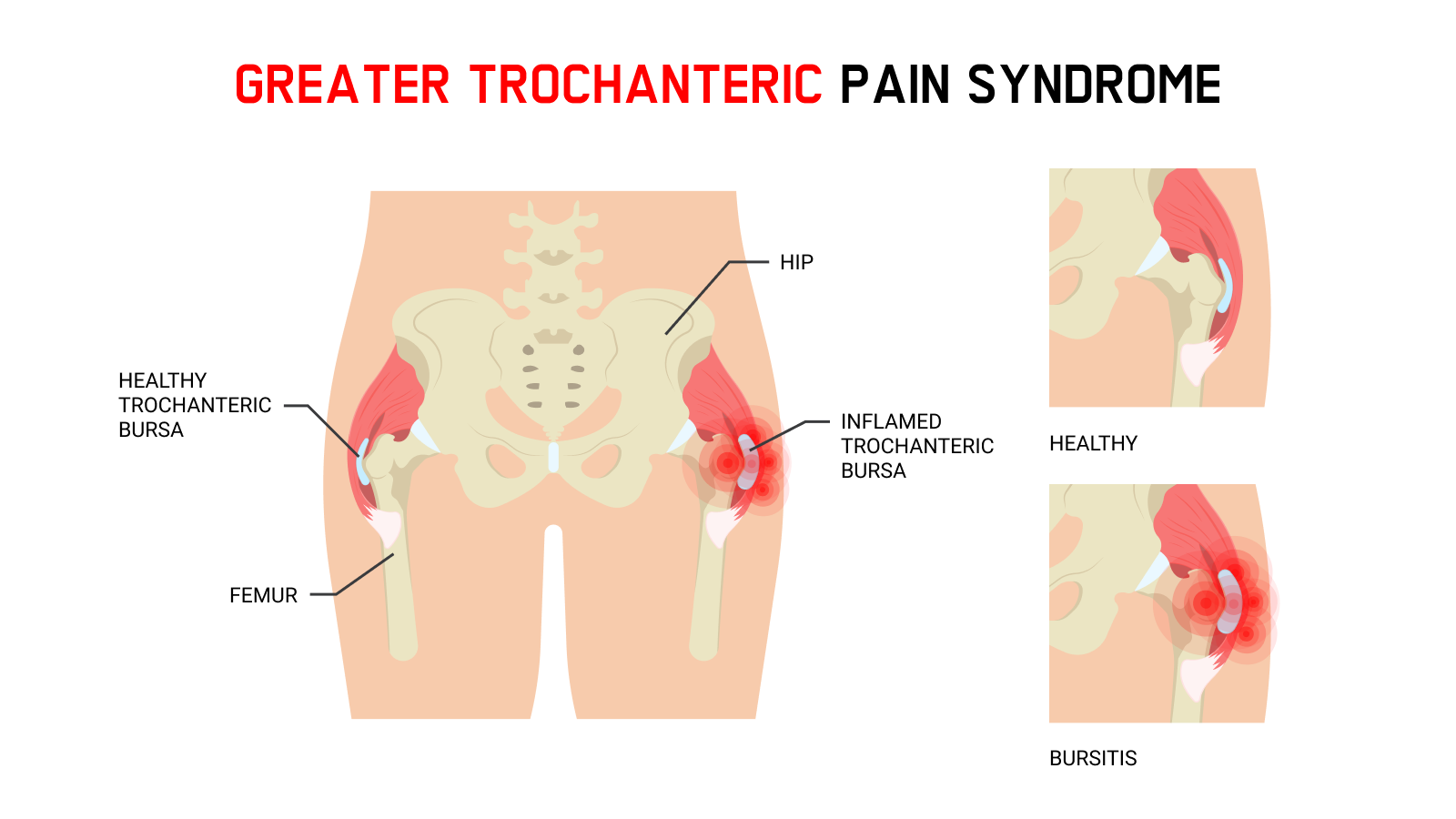
Il existe par ailleurs trois bourses localisées dans la région latérale du grand trochanter : les bourses trochantériennes, à savoir la bourse du grand sous-glutéal, la bourse du moyen sous-glutéal et la bourse du petit glutéal. On attribue à ces bourses un rôle d’amortisseur pour les tendons glutéaux, la bandelette ilio-tibiale et le tenseur du fascia lata. Les bursites trochantériennes surviennent généralement suite à des frottements répétés entre le grand trochanter et la bandelette ilio-tibiale lors de la flexion et de l’extension de la hanche. La bursite trochantérienne est souvent associée à un surmenage, un traumatisme ou d’autres états pathologiques susceptibles de provoquer des troubles de la marche.
Le syndrome douloureux du grand trochanter toucherait entre 10 % et 25 % de la population générale, avec une prévalence accrue chez les femmes par rapport aux hommes.
La prise en charge des ruptures tendineuses symptomatiques comprend du repos, la prescription d’anti-inflammatoires et des séances de kinésithérapie axées sur des exercices travaillant l’amplitude de mouvement et le renforcement musculaire. La bursite trochantérienne est en règle générale spontanément résolutive et répond au repos, à l’application de glace, aux anti-inflammatoires et aux séances de kinésithérapie travaillant les étirements, la souplesse, le renforcement musculaire et la mécanique de la marche. Lorsque les symptômes persistent malgré ces mesures, des injections dans les bourses d’anesthésiques locaux et de corticostéroïdes peuvent soulager efficacement la douleur.
L’efficacité de la thérapie par ondes de choc radiales (TOCR) sur les cas récalcitrants de syndrome douloureux du grand trochanter a été démontrée.
Si la TOCR reste inefficace, une intervention chirurgicale doit être envisagée dans les cas où les autres étiologies potentielles ont été exclues.
Risques liés à l’utilisation du Swiss DolorClast® dans le cadre de la thérapie par ondes de choc radiales:
Si les protocoles associés à la thérapie par ondes de choc radiales sont respectés, l’utilisation des appareils de la gamme Swiss DolorClast® ne comporte que des risques minimes.
Les effets indésirables non sévères liés à l’utilisation de ce type d’appareil sont :
- Douleur et inconfort pendant et après le traitement (anesthésie non indispensable)
- Rougeurs de la peau
- Pétéchies
- Gonflement et engourdissement au niveau de la zone traitée
Ces effets indésirables non sévères liés à l’utilisation des appareils de la gamme Swiss DolorClast® disparaissent généralement dans les 36 heures suivant le traitement.
Procédure de traitement
Localiser la zone à traiter par palpation et rétroaction biologique.
Marquer la zone à traiter.
Appliquer le gel de couplage pour transmettre les ondes de choc au tissu.
Libérer des ondes de choc radiales ou focalisées dans la zone à traiter tout en maintenant fermement en place l’applicateur sur la peau.
Preuves cliniques
Praticien?
Obtenez d'ultérieures informations sur le diagnostic, le fonctionnement des ondes de choc, les preuves cliniques, les contre-indications, etc.